全6回シリーズで、「花粉症」に関するコラムを紹介しています。紹介するのは、福岡大学筑紫病院耳鼻いんこう科の坂田俊文教授です。研究分野は「耳鼻咽喉科学」で、福岡大学筑紫病院耳鼻いんこう科の診療部長を務めています。
坂田教授のプロフィールや研究情報等については、こちらからご覧ください。

【第4回 「花粉症の診断」】
花粉症の診断には、問診と鼻粘膜の所見が重要です。風邪でもないのに毎年2月から4月にかけて、くしゃみ、鼻水、鼻づまり、眼の痒(かゆ)みがあり、その他の季節では症状がない場合、スギ花粉症が疑われます。ヒノキ花粉症が合併する場合には5月ごろまで症状が続きます。以下に述べる臨床検査で花粉症が疑われても、花粉の飛散期に症状がなければ花粉症とは言えません。また、鼻腔内の観察では、花粉の飛散期に粘膜が青白く腫れ、透明な鼻水が多く溜まっていると花粉症を疑います。
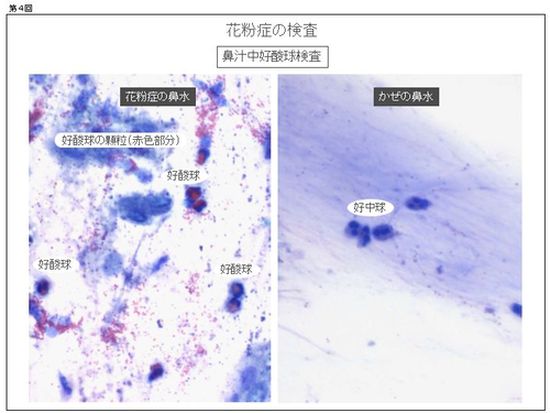
診断をより確実にするためには、鼻水や血液の検査を行います。花粉症の鼻水には好酸球が多く含まれるので、鼻水を染色液で染めて顕微鏡で観察します。好酸球が目立つ場合には花粉症をはじめとするアレルギー性鼻炎が示唆されます(図)。血液検査ではIgEを測定します。多種のIgEを合計した数値を調べる場合(血清総IgE)や、花粉に特異的なIgEを調べる場合(RAST検査、MAST検査)があります。
IgEの増加は花粉症を疑いますが、単に数値が高いだけでは花粉症を確定できません。また、血清総IgEは正常値であっても花粉症を否定できません。このようにIgEの解釈には難しい面もあります。血液検査以外では皮膚反応テストがあり、花粉のエキスを皮膚に少量注射するか、浅く傷を付けた皮膚に付着させて、皮膚が赤くなるかを調べます。反応があれば花粉に対する抗体を持っていることになります。しかし、その結果だけでは花粉症を確定できません。
一方、上記検査と異なり、花粉症を直接検証する方法として、鼻粘膜誘発テストがあります。これは調べようとする花粉のエキスを小さな濾紙(ろし)に染みこませ、鼻粘膜に付着させます。これでくしゃみ、鼻水、鼻づまりなどが現れれば花粉症をほぼ確定できます。これらの検査は医療施設によって施行できるものとできないものがあります。
全ての検査を行わなくても、花粉症を診断することは可能です。
![]()
